心不全とは?

心臓は全身に血液を送り出すポンプとして休まず働いています。心不全は高血圧、心筋梗塞、弁膜症、不整脈、心筋症、先天性など様々な疾患が原因で心臓がポンプとしてうまく働かなくなった状態であり、日本循環器学会ガイドラインでは「心不全とは心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり生命を縮める病気」と定義されています。
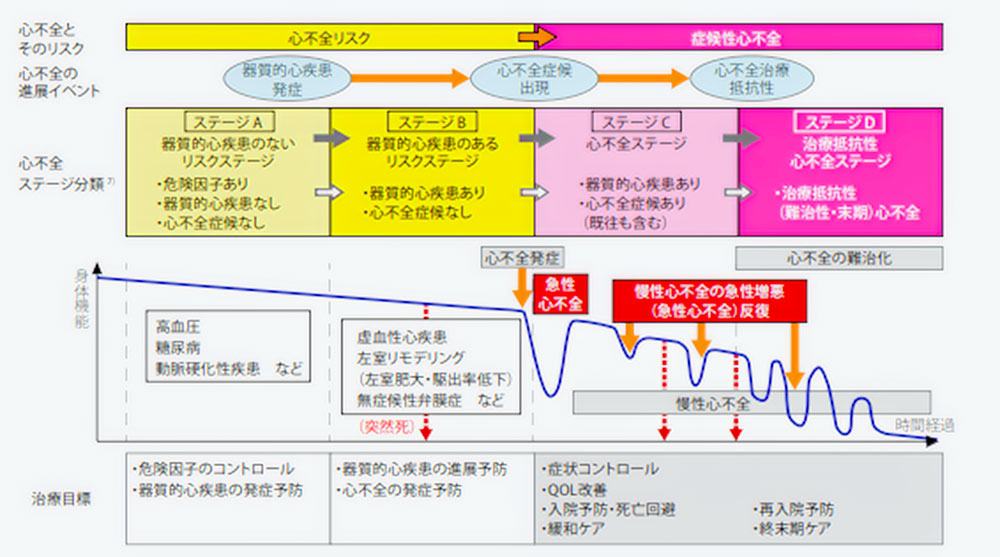
日本は、世界の中でも類を見ないほどの高齢化社会です。2020年の日本における心不全患者数は120万人と推定され、高齢になればなるほど罹患率は高くなっています。心不全は大きく分けて二つに分類されており、安定した状態から急激に悪化する「急性心不全」と、心臓の働きが低下した状態が続いているが症状や状態が安定している「慢性心不全」があります。
急性心不全は突然の息苦しさや胸の痛みなどを認め、一刻も早く治療しなければ命に関わるためできる限り早く高度医療機関での治療が必要です。慢性心不全は、初期症状としては息切れ、胸痛、下肢の浮腫や動悸といった様々な症状を認めます。徐々に増悪してくるため下記のような症状がある場合は早めの受診をお勧めします。慢性心不全の状態で、徐々に病状が悪化してくると急激な体重増加や横になっても眠れない「起坐呼吸」といった状態になり急性心不全と同様に高度医療機関での治療が必要な場合があります。
このような症状のある方は
当クリニックを受診してください
- ちょっとした階段や坂道を上るときにも息切れする(同年代と比べても遅れるなど)
- 動悸が治まらない
- いったん呼吸が乱れると、呼吸が整うまで時間がかかる
- 足がむくんできた
- 食欲がない
- 急に体重が増加してきた(1週間に2kg以上の増加)
- 疲れやすくなった
- お腹が出てきた
- 横になると、呼吸が苦しくなって眠れない
- 夜間に息が苦しくて起きることがある など
心不全と診断するには?
心不全と診断するには症状の経過や今までの病歴などをお聞きする問診が重要になります。息切れや動悸といった症状がいつからあるのか、どの程度の運動で起きるのかなどを詳しくお聞きします。また、今まで高血圧や、脂質異常症、糖尿病などの生活習慣病がないか、心筋梗塞や脳梗塞などの病歴がないかなどをお聞きします。その後、聴診などを含めた診察をして心不全の評価を行います。問診と診察で心不全の疑いが強ければ心電図、胸部レントゲン、心臓超音波や血液検査で診断を行ないます。
心不全の検査は?
心不全と診断された場合は、心電図、胸部レントゲン、心臓超音波や血液検査(心不全マーカーであるBNPやNT-proBNP)を行い評価します。特に初めて心不全と診断された方は、心不全の原因を調べなければなりません。心臓超音波などで心機能の低下や弁膜症などを認めた場合は、高次医療機関に紹介する場合があります。
心不全の治療は?
治療は、急性心不全と慢性心不全で異なります。急性心不全の場合は、急激に血液中の酸素濃度が低下している場合があり、そのような場合は高度医療機関への搬送が必要になります。
心不全は、下記のように一度入院をすると体力や筋力なども低下し生活の質が徐々に低下してしまいます。慢性心不全に移行した場合も、心不全を繰り返さないように、再入院をしないようにすることが大変重要です。
慢性心不全の治療の中心は薬物治療になります。体内に貯まった水分を抜く利尿剤、低下した心臓を休ませる薬など、実際に複数の大規模な臨床試験で再入院率の低下や死亡率低下が証明されている薬剤を中心に投与を行います。薬物治療と併行して、心不全の原因となる疾患の治療を行います。例えば、狭心症や心筋梗塞が原因であればカテーテル治療や冠動脈バイパス治療、弁膜症が原因であればカテーテルや手術による弁形成術、弁置換術などがあります。

